Disfunsione tibiale posteriore
Disfunzione tibiale posteriore: introduzione
Il tendine del tibiale posteriore è fondamentale per il mantenimento della volta plantare.
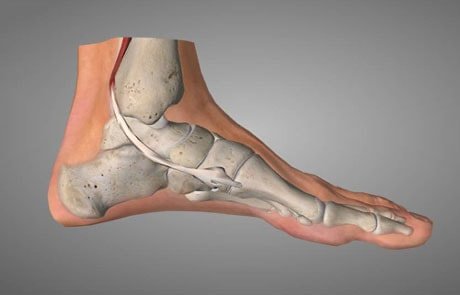
La volta plantare è un insieme architettonico che associa armoniosamente gli elementi osteo articolari, legamentosi e muscolari del piede. Potendo variare la curvatura ed in virtù della sua elasticità, la volta può adattarsi a tutte le asperità del terreno e trasmettere al suolo le sollecitazioni ed il peso del corpo nelle migliori condizioni meccaniche a seconda delle diverse situazioni. Ha un ruolo ammortizzante indispensabile per rendere agile il cammino. I problemi che esagerano o diminuiscono le sue curve alterano gravemente l’appoggio al suolo e si fanno risentire obbligatoriamente durante la corsa e la deambulazione, o nella semplice stazione eretta.
Tra tali problemi la disfunzione del Tibiale posteriore, tendine per eccellenza “guardiano della volta”, è senza dubbio il più importante e più comune. Quando tale tendine si infiamma e degenera può rompersi parzialmente o del tutto, perdendo la sua funzione meccanica di sostegno con conseguente appiattimento graduale o improvviso della volta plantare.
La maggior parte dei pazienti può essere trattata in modo conservativo senza ricorrere alla chirurgia, usando fisioterapia, plantari e tutori. Quando questo trattamento fallisce o la deformità è molto strutturata allora è utile ricorrere alla chirurgia.
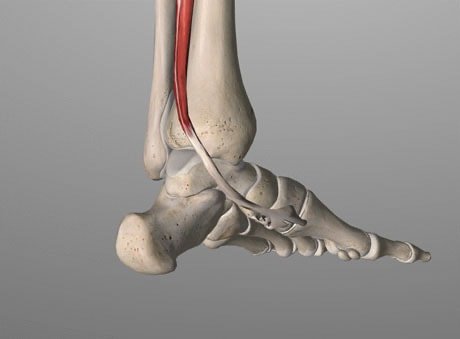
Anatomia
Il tendine del muscolo tibiale posteriore è uno dei tendini più importanti della gamba. Connette i muscoli della gamba alle ossa all’interno del piede. La funzione principale è quella di mantenere l’arco plantare interno e sostenerlo durante la deambulazione.
Quali sono le cause?
Disfuzione tibiale posteriore: cause e sintomi
Una lesione acuta, come una caduta o un trauma distorsivo può danneggiare il tendine del tibiale posteriore o causarne l’infiammazione. Più frequente però è la disfunzione da sovraccarico funzionale, come in caso di pazienti affetti da piede piatto specie se in sovrappeso, o in atleti di sport comportanti ripetuti traumi da impatto come calcio, tennis e basket. Si riscontra più frequentemente nelle donne ed in pazienti con più di quarant’anni di età. Obesità, diabete ed ipertensione costituiscono inoltre fattori di rischio aggiuntivi.
Sintomi
- Dolore lungo la parte interna della caviglia e del piede, associato spesso a tumefazione, in corrispondenza del decorso del tendine. Il dolore peggiora con l’attività. Camminare o stare in piedi per periodi prolungati risulta molto difficoltoso così come praticare sport. In caso di appiattimento del piede è frequente riscontrare dolore anche all’esterno della caviglia a causa dell’iper pressione esercitata dal calcagno ruotato in valgo sull’esterno della caviglia.
- Appiattimento della volta e modifica della forma del piede.
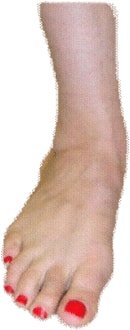
- Osservando il paziente da dietro avremo la comparsa del cosiddetto segno “delle troppe dita”. In condizioni di normalità è visibile soltanto il quinto dito e metà del quarto mentre nel piede piatto divengono visibili più dita a causa della dislocazione del calcagno all’esterno della gamba.

- Diminuzione della flessibilità della caviglia specie della dorsiflessione a causa della contrattura dei muscoli della gamba.
- Diminuzione della forza dei muscoli della caviglia evidenziabile obiettivamente dall’impossibilità a sollevarsi sulle punte su un piede solo.
Come indagare?
Indagini strumentali
La diagnosi clinica deve essere sempre supportata dalle indagini strumentali.
L’esame radiografico evidenzia l’appiattimento della volta plantare visibile mediante l’inversione della linea di Meary, oltre all’eventuale presenza di segni di degenerazione artrosica.


La risonanza magnetica offre informazioni dettagliate sui tessuti , evidenziando i vari stadi di lesione del tendine tibiale posteriore, dal disomogeneo aumento di spessore segno di sofferenza degenerativa, all’interruzione della sua continuità per lesione completa.
Tac ed ecografia possono aggiungere informazioni dettagliate sullo stato artrosico delle ossa la prima e sullo stato dei tendini la seconda.
Quale trattamento?
Trattamento disfunzione tibiale posteriore
Trattamento conservativo
La prima cosa da fare per un tendine sofferente è quella di metterlo a riposo mediante uno scarico funzionale.
Questo si può fare con un plantare progettato accuratamente in modo da supportare l’arco plantare interno o immobilizzandolo totalmente o parzialmente con dei tutori, oltre a programmare la diminuzione dell’attività sportiva e quotidiana del paziente.
Utili i vari tipi di fisioterapia, ma soprattutto la terapia infiltrativa specie di fattori di crescita palsmatici prelevati dal sangue o di grasso autologo prelevato con una piccola cannula da lipoaspirazione dall’addome nei casi più gravi e resistenti.
Trattamento chirurgico
Il trattamento chirurgico deve essere preso in considerazione in caso di fallimento della terapia conservativa quando il dolore non migliora dopo sei mesi di trattamento appropriato.
Molti sono i trattamenti possibili e vanno valutati a seconda delle condizioni presenti.
Lo scopo è quello di risolvere il dolore e dove presente correggere la deformità.
A questo scopo personalmente utilizziamo molto spesso una procedura poco invasiva, consistente nella riparazione della lesione tendinea mediante una piccola incisione interna sulla porzione di tendine danneggiato in modo da suturarlo e sbrigliarlo dal tessuto degenerato, associata alla correzione della deformità tramite artrorisi dell’articolazione sottoastragalica, che consiste nel bloccare lo scivolamento interno dell’astragalo sul calcagno introducendo nello spazio tra le due ossa una vite in titanio progettata a tale scopo, mediante un piccolissimo foro all’esterno del piede.


Tale procedura ha il vantaggio di essere poco invasiva e di avere un tempo di convalescenza ridotto non essendoci consolidazioni scheletriche da attendere.

Quando invece è presente artrosi e la deformità è rigida e strutturata allora si deve ricorrere all’artrodesi, cioè alla fusione in posizione corretta dell’astragalo sul calcagno, con l’aggiunta spesso di innesti ossei per correggere l’eccessiva pronazione presente.

